مرض الشلل الرعاش أو مرض باركنسون هو أحد الأمراض العصبية المزمنة التي تصيب المسنين بصورة رئيسية وقد يصيب فئة الشباب في بعض الحالات النادرة.
يعد السبب الرئيسي للإصابة بمرض باركنسون هو نقص مادة الدوبامين في الجسم وهي مادة كيميائية توجد في المخ حيث تمتلك دوراً هاماً في الحفاظ على سلاسة الحركات المختلفة للجسم.
أعراض الشلل الرعاش (أعراض الباركنسون)
تبدأ بعض الأعراض المبكرة في الظهور خلال سنوات قبل الاضطرابات الحركية المصاحبة للمرض وتشمل ما يلي:
- فقدان حاسة الشم.
- تغيرات في الصوت حيث يصبح أكثر ليونة وأحادي النبرة.
- صغر حجم خط اليد أثناء الكتابة.
- انحناء الظهر.
الاضطرابات الحركية الرئيسية المميزة لمرض باركنسون:
- الرعشة والرجفان في الأطراف (الساقين والذراعين) والوجه والفك.
- بطء الحركة.
- تيبس وتصلب الأطراف (الذراعين والساقين) والجذع.
- خلل في التوازن والميل إلى السقوط.
- مشية باركنسون وهي إحدى السمات المميزة للمرض في المراحل المتأخرة حيث يمشي المريض في خطوات قصيرة متقطعة مع صعوبة رفع القدم أثناء السير.
- تيبس عضلات الأطراف منطقة الرقبة.
بعض الأعراض الثانوية المصاحبة لمرض باركنسون
- التعثر أثناء المشي.
- السقوط بشكل متكرر.
- الهلوسة.
- الخرف
- مشاكل في الانتباه والذاكرة.
- جمود في تعبيرات الوجه.
ما هي أسباب مرض الشلل الرعاش (أسباب مرض باركنسون)؟
يحدث بسبب موت الخلايا العصبية في منطقة معينة بالمخ تُعرف باسم “العقد القاعدية” فيترتب على ذلك نقص في إنتاج مادة الدوبامين وهي عبارة عن ناقل عصبي مسؤول عن الروابط بين الخلايا العصبية في المخ.
بعض العوامل التي تزيد من فرص الإصابة بمرض الشلل الرعاش (باركنسون):
- تقدم العمر.
- الالتهابات الفيروسية التي تصيب الجهاز العصبي.
- التاريخ العائلي والاستعداد الوراثي.
- إصابات الرأس.
- تناول بعض الأدوية التي تقلل من إفراز الدوبامين.
- التعرض إلى بعض المواد السامة مثل المبيدات الحشرية.
الطرق الجراحية المستخدمة في علاج الشلل الرعاش (علاج مرض باركنسون جراحيا)
يتم اللجوء إلى التدخل الجراحي في حالة عدم الاستجابة إلى الأدوية ويشمل التدخل الجراحي مايلي:
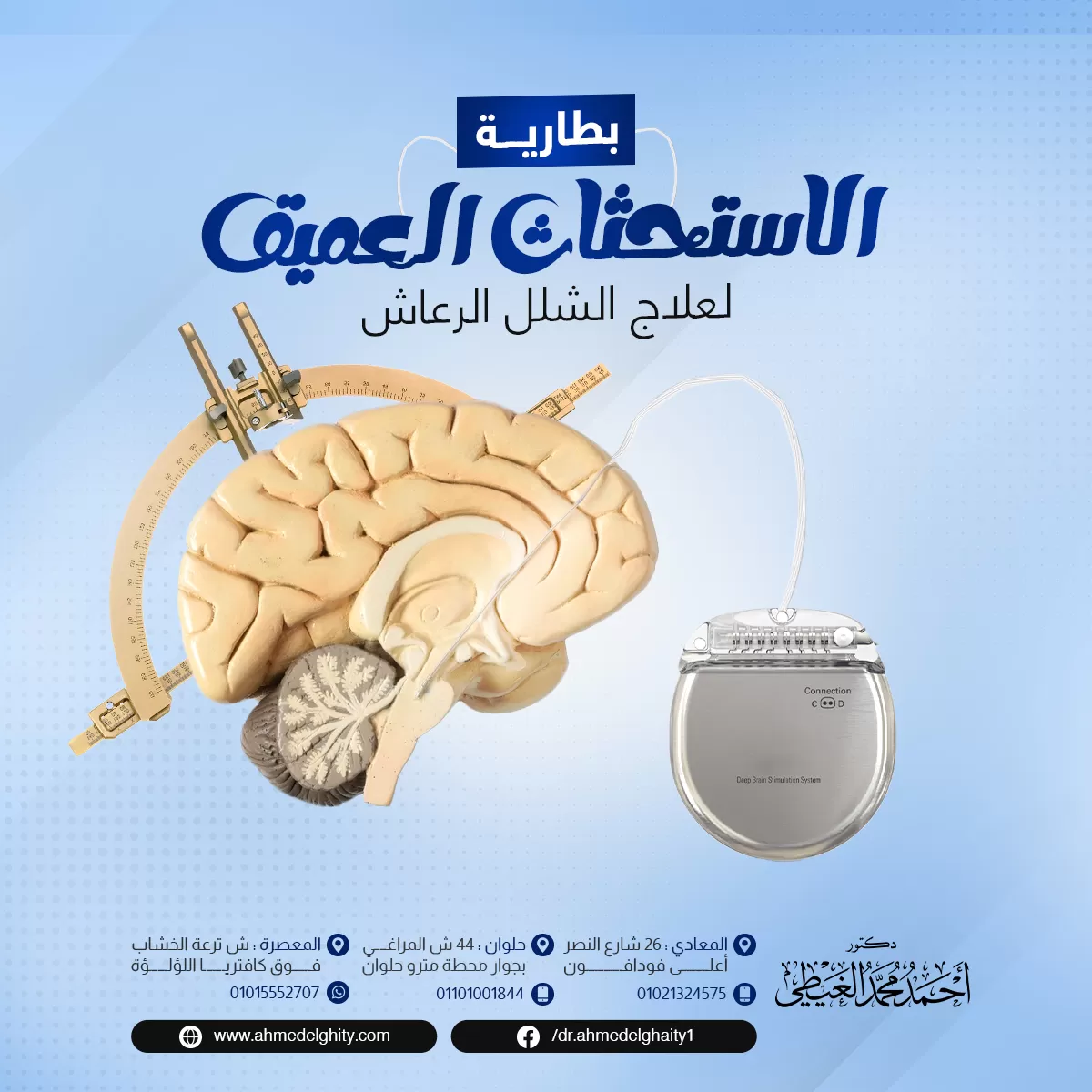
- التحفيز العميق للمخ (التحفيز العميق للدماغ) (DBS)
- العلاج باستخدام المضخة
- كي نواة المهاد
التحفيز العميق للمخ (التحفيز العميق للدماغ) (DBS)
هو الإجراء الجراحي الأكثر شيوعاً والمستخدم في علاج مرض باركنسون وقد أظهر التحفيز العميق للمخ بعض الفاعلية في تحسين الأعراض المصاحبة لمرض باركنسون.
يستخدم التحفيز العميق للدماغ في علاج بعض الأمراض العصبية الأخرى مثل التصلب المتعدد، والاكتئاب الشديد ، ومرض الزهايمر.
ممَ يتكون جهاز التحفيز العميق للدماغ؟
يتكون الجهاز من 3 أجزاء رئيسية وهي:
- مولد النبضات الكهربائية (محفز عصبي) يعمل بالبطارية.
- أقطاب كهربائية مزروعة في مراكز حركة محددة في المخ.
- أسلاك معزولة تنقل النبضات الكهربائية من المولد إلى الأقطاب المزروعة في المخ.
كيف يعمل التحفيز العميق للمخ؟
تعتمد فكرة التحفيز العميق للمخ على إجراء تحفيز كهربائي للمخ لضبط مراكز التحكم في حركة الجسم وتحسين الاتصال بين خلايا المخ.
وتشمل خطوات عملية التحفيز العميق للمخ ما يلي:
- يتم تثبيت رأس المريض في إطار لمنع الحركة ثم حقن فروة الرأس بمواد مخدرة ويتم حفر ثقوب صغيرة في فروة الرأس، حيث يكون المريض مستيقظ أثناء الجراحة لكي يتمكن من الإجابة على أسئلة الفريق الطبي ويقوم بتحريك مناطق معينة من الجسم حيث يساعد ذلك بجانب التصوير بالأشعة في تحديد مناطق المخ والتي تنشأ فيها أعراض المرض لكي يتم زرع الأقطاب الكهربائية في هذه المناطق.
- يمكن زرع الأقطاب الكهربائية في جانب واحد من المخ أو في كلا الجانبين بينما يتم زرع جهاز التحفيز العصبي أو المولد تحت الجلد بالقرب من عظمة الترقوة.
- يتم توصيل أسلاك رفيعة تحت الجلد من المولد إلى الأقطاب لإيصال النبضات الكهربائية في المخ.
- يغلق الجراح الثقوب الصغيرة في الجمجمة عقب الانتهاء من العملية.
- يقضي المريض أول 24 ساعة عقب الجراحة في المستشفى لكي يظل تحت مراقبة الفريق الطبي تجنباً لحدوث مضاعفات.
- تدوم البطارية الخاصة بجهاز التحفيز العميق للمخ فترة تتراوح بين 3 إلى 5 سنوات ويتم استبدالها بعد ذلك.
النتائج المتوقعة عقب إجراء جراحة التحفيز العميق للدماغ
- عقب مرور أسابيع قليلة من العملية الجراحية يقوم أحد المتخصصين ببرمجة الإعدادات الخاصة بالتحفيز العميق للمخ وفقاً للأعراض.
- يحدث تحسن كبير في الأعراض المصاحبة للمرض.
- يستطيع المريض أن يقلل من الأدوية التي يتناولها تحت إشراف الطبيب المعالج.
بعض الإرشادات الهامة الخاصة بجهاز التحفيز العميق للمخ
- من الضروري أن يحمل المريض بطاقة هوية يذكر فيها اسم الجهاز ونوعه.
- عند السفر بالطيران يجب تقديم الهوية للأشخاص المسؤولين عن فحص الركاب قبل ركوب الطائرة و إبلاغهم بوجود جهاز تحفيز عصبي حتى لا تتأثر برمجة الجهاز بأجهزة تفتيش المطار.
- تجنب إجراء التصوير بأشعة الرنين المغناطيسي أو استخدام الحرارة في العلاج الطبيعي.
- يجب مراجعة الطبيب عند التعرض إلى صدمة في منطقة الصدر بالقرب من الجهاز.
- ابتعد عن الآلات ذات الجهد العالي وأفران الصهر ومولدات الطاقة.
- يمكنك استخدام التليفون المحمول والأجهزة المنزلية وأجهزة الكمبيوتر لأنها لا تتداخل مع عمل الجهاز.
العلاج باستخدام مضخةالدوبامين
مضخة الدوبامين هي إحدى الطرق العلاجية الحديثة التي تمت الموافقة عليها من جانب إدارة الغذاء والدواء الأمريكية (FDA) في يناير 2015.
تعتمد فكرة المضخة على إيصال الدواء المعالج لمرض باركنسون في شكل مادة هلامية أو جيلاتينية تدخل مباشرة إلى الأمعاء الدقيقة مما يساعد على تقليل عدد الأقراص الدوائية التي يتناولها مريض الشلل الرعاش بالإضافة إلى تخفيف حدة الأعراض.
كيف يتم زرع المضخة في جسم المريض؟
يجري الطبيب عملية جراحية بسيطة يتم خلالها زرع أنبوب رفيع في جزء من الأمعاء الدقيقة بالقرب من المعدة ويتصل هذا الأنبوب بجهاز صغير في خارج الجسم يحتوي على المضخة ومجموعة من شرائط الجيل أو المادة الهلامية.
يوفر كل شريط واحد فقط من المادة الهلامية نحو 16 ساعة من العلاج اللازم على مدار اليوم ويتم تغيير الشريط مرة أو مرتين في اليوم على حسب حالة المريض.
تتم برمجة المضخة رقمياً لكي تُخرج الدواء بالجرعات الصحيحة مع ضرورة مراقبة الأنبوب المتصل بالمضخة بصورة دقيقة.
هل العلاج بمضخة الدوبامين أثبت فاعليته؟
يوفر العلاج الذي يتم توصيله بالمضخة فاعلية أكبر في تخفيف الأعراض المصاحبة للمرض على عكس أقراص الدواء التي تستغرق فترة زمنية أطول لكي يمتصها الجسم.
من أهم التركيبات الدوائية الفعالة المستخدمة في علاج مرض باركنسون عبر المضخة هي خليط مكون من دوائي ليفودوبا و كاربيدوبا.
من هي الفئات المستهدفة في العلاج بمضخة الدوبامين؟
كشفت بعض الدراسات عن أن العلاج باستخدام المضخة أظهر فاعلية كبيرة لدى مرضى المراحل المتأخرة لمرض الشلل الرعاش الذين لم تعد حبوب الدواء تمتلك أي تأثير فعال لديهم، ويرجع ذلك إلى التأثير السلبي لمرض باركنسون على عملية الهضم في جسم المريض وبطء امتصاص الدواء وبالتالي تقل فاعليته وتأثيره على المرض.
بعض المخاطر المحتملة لمضخة الدوبامين:
- الإصابة بعدوى ميكروبية في الأنبوب المتصل بالأمعاء الدقيقة.
- حدوث انسداد في الأنبوب.
- سقوط الأنبوب.
- تسرب الأنبوب.
من الجدير بالذكر أن العلاج باستخدام مضخة الدوبامين قد لا يكون حلاً مثالياً لجميع مرضى الشلل الرعاش لأنه علاج جديد نسبياً.
كي نواة المهاد
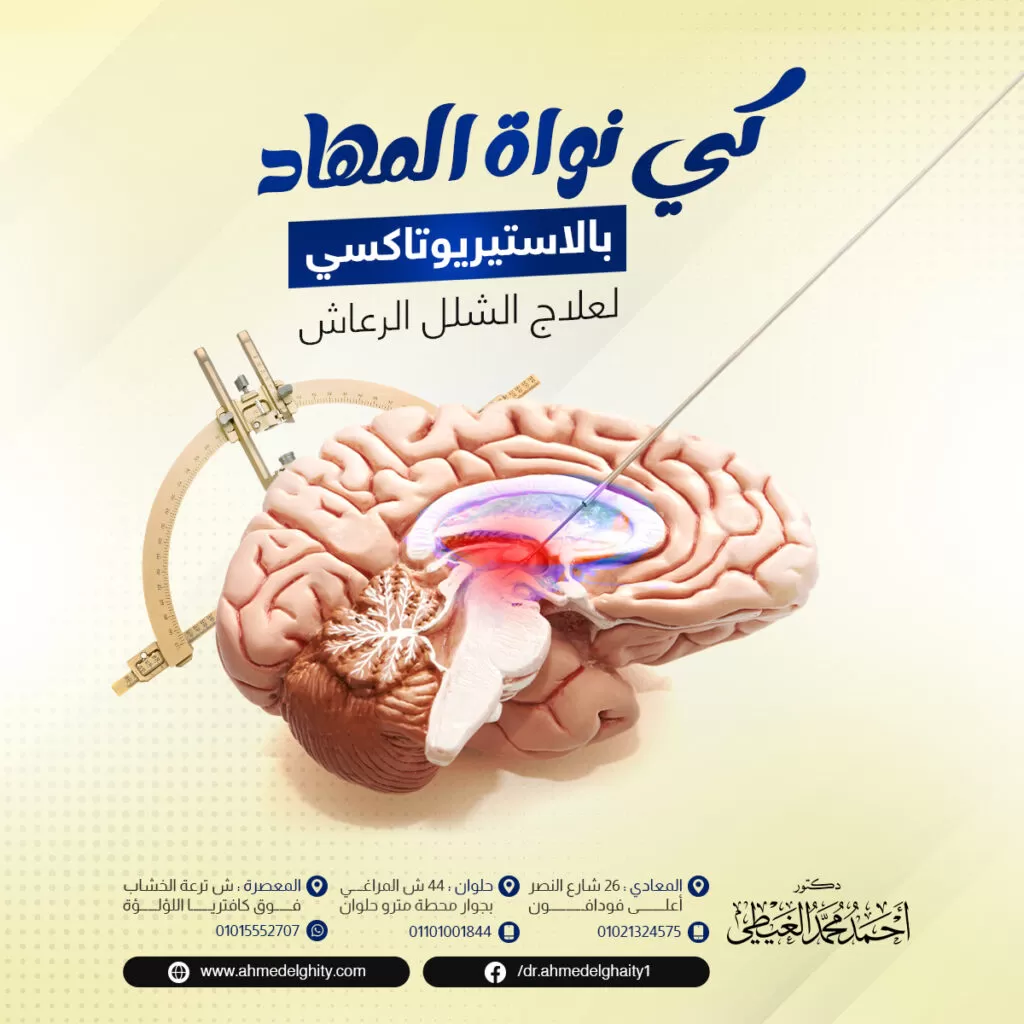
تهدف العملية إلى السيطرة على الرعشة والحركات اللاإرادية التي يسببها المرض.
يتم تدمير النواة المتوسطة في المهاد وهي المسؤولة عن التحكم في بعض الحركات اللاإرادية في جسم الإنسان.
قبل التدخل الجراحي يخضع المريض إلى إجراء بعض الفحوصات التفصيلية للمخ مثل التصوير بالأشعة المقطعية أو الرنين المغناطيسي لتوفير صورة ثلاثية الأبعاد للمخ للتأكد من الموقع الدقيق لمنطقة نواة المهاد في المخ.
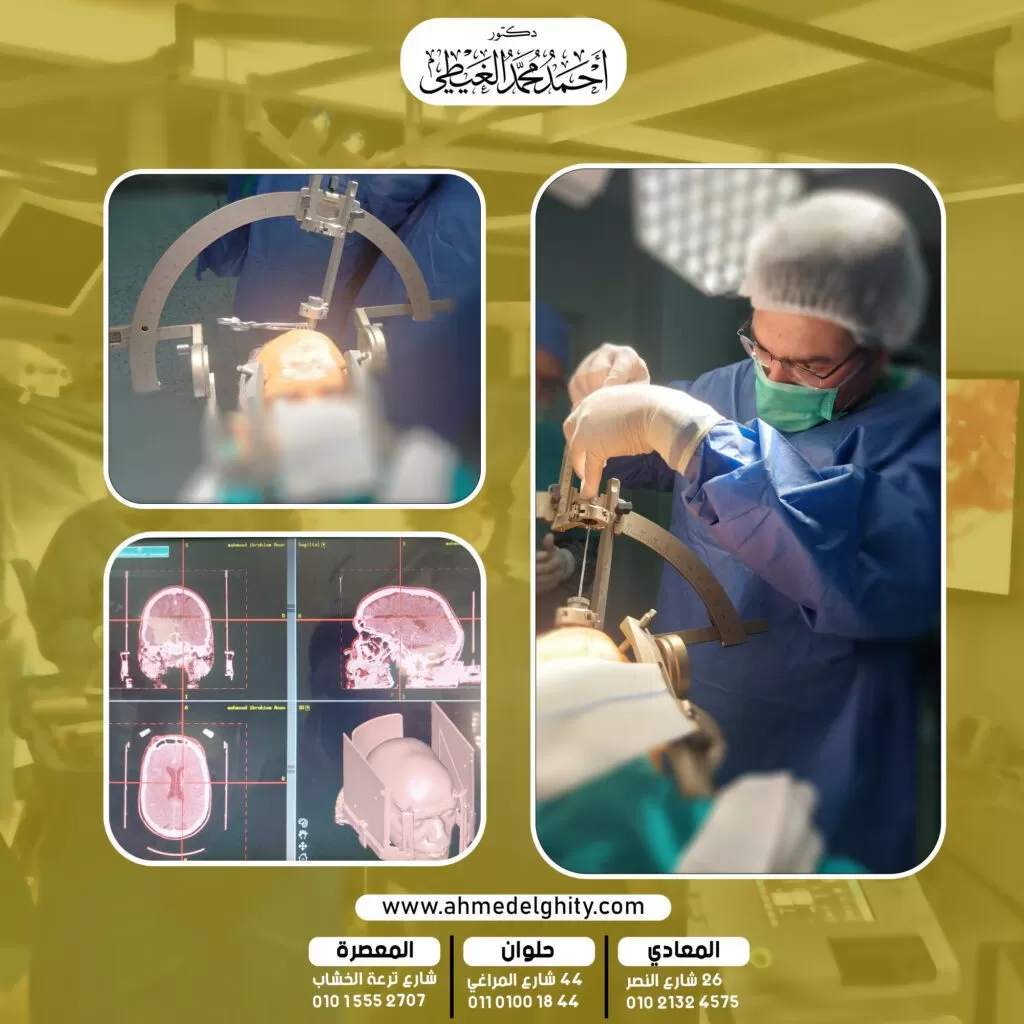
يتم إجراء التدخل الجراحي تحت تأثير المخدر الموضعي يتم تخدير فروة الرأس، ثم يصنع الطبيب فتح صغير في الجمجمة باستخدام الأدوات الدقيقة يتمكن الطبيب من الوصول إلى نواة المهاد.
يقوم دكتور أحمد الغيطي بتعريض المنطقة المستهدفة إلى تيار كهربائي ليتم كيها.
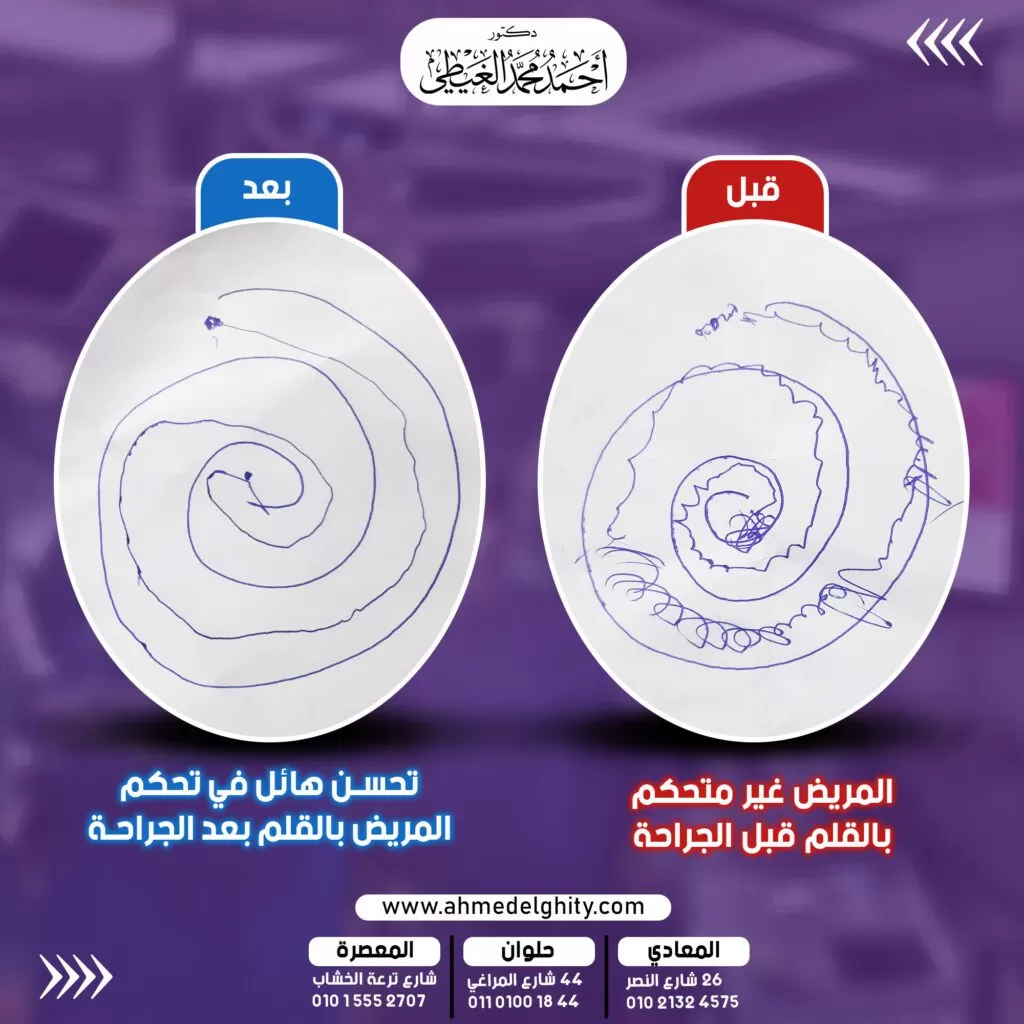
علاج الشلل الرعاش بالجراحة يعتبر من أفضل الطرق العلاجية التي يمكن الخضوع إليها وينصح بها الأطباء؛ نظرًا لسهولتها وبساطتها وتعتبر من العمليات الدقيقة للغاية حيث تعتمد على جهاز مجسم ثلاثي الأبعاد وجهاز مراقبة العضلات وجهاز الكي بالتردد الحراري أثناء الجراحة وتتم عن طريق جرح دقيق بالرأس يتم مرور جهاز التردد الحراري من خلاله تحت تخدير موضعي لكى البؤرة المسؤولة عن الرعشة في النواة القاعدية داخل المخ ويستطيع المريض الخروج من المستشفى بنفس اليوم أو اليوم التالي؛ لذلك كانت طريقة العلاج بالجراحة لمرضى الشلل الرعاش هي محور حديثنا في هذه المقالة وتعرفنا على أهم المعلومات المرتبطة بها ومميزاتها وأعراضها التي يمكن ملاحظتها بالتفصيل.
الأسئلة المتكررة حول الشلل الرعاش ومرض باركنسون.
الأعراض الرئيسية لمرض الشلل الرعاش أو باركنسون تشمل:
الرعاش: يبدأ غالبًا في يد أو إصبع واحد، وقد يظهر على شكل رجفة أثناء الراحة.
بطء الحركة: يصبح المريض بطيئًا في الحركة، مما يجعل الأنشطة اليومية أكثر صعوبة.
تيبس العضلات: يحدث تصلب في العضلات، مما يحد من مدى حركة الأطراف ويسبب الألم.
هذه الأعراض تتفاوت في شدتها وتأثيرها على حياة المريض.
لا يوجد حاليًا علاج شافٍ لمرض الشلل الرعاش، ولكن يمكن إدارة الأعراض بفعالية. الأدوية مثل ليفودوبا تساعد في زيادة مستوى الدوبامين في الدماغ. العلاج الفيزيائي والعلاج الوظيفي يمكن أن يساعدا في تحسين الحركة وأداء الأنشطة اليومية. في بعض الحالات وخصوصا تلك المقاومة للعلاج، يمكن أن تكون الجراحة مثل التحفيز العميق للدماغ خيارًا مفيدًا. التمارين الرياضية والنظام الغذائي الصحي أيضًا يلعبان دورًا مهمًا في تحسين نوعية حياة المرضى.
الرعاش يمكن أن يكون خطيرًا في بعض الحالات، ويجب عليك استشارة الطبيب إذا:
ظهر فجأة دون سبب واضح.
كان مصحوبًا بأعراض أخرى مثل الصداع الشديد أو فقدان الوعي.
تفاقم بمرور الوقت وأثر على الأنشطة اليومية.
رافقه فقدان وزن غير مبرر أو تعب شديد.
أثر بشكل كبير على جودة حياتك أو سبب قلقًا شديدًا.
إذا واجهت أيًا من هذه الحالات، من المهم مراجعة الطبيب لتحديد السبب والحصول على العلاج المناسب.
مراجع علمية خارجية:
- https://www.sciencedirect.com/science/article/abs/pii/S1042368018307769
- https://thejns.org/view/journals/j-neurosurg/65/3/article-p296.xml
- https://thejns.org/view/journals/j-neurosurg/65/3/article-p296.xml
- https://www.nejm.org/doi/full/10.1056/NEJMoa1600159
- https://www.sciencedirect.com/science/article/abs/pii/S0303846717301233
- https://jamanetwork.com/journals/jama/article-abstract/313752
- https://www.nejm.org/doi/full/10.1056/NEJM200002173420703
- https://www.sciencedirect.com/science/article/abs/pii/S1042368018304777
- https://www.sciencedirect.com/science/article/abs/pii/S1042368018307769
دكتور أحمد الغيطي
استشاري جراحة المخ والأعصاب والعمود الفقري والقسطرة المخية التداخلية.
استشاري جراحة ألمخ والأعصاب الوظيفية وجراحة الصرع وجراحة الشلل الرعاش بالاستيريوتاكسي.
دكتوراة جراحة المخ والأعصاب – كلية طب القصر العيني – جامعة القاهرة (MD)
زميل البورد الأوروبي للجراحات العصبية (FEBNS)
الزمالة المصرية لجراحة المخ والأعصاب (FEgBNS)
تابعونا على صفحة الفيسبوك من هنا
للاستفسارات والحجز
عيادة المعادي: 26 شارع النصر أعلى فودافون ت/ 01021324575
وعيادة حلوان: 44 شارع المراغي بجوار محطة مترو حلوان ت: 01101001844
عيادة المعصرة: ش ترعة الخشاب فوق كافيتيريا اللؤلؤة ت/ 01015552707